Francisco Javier Chorro Gascó.
Catedrático de Medicina. Especialista en Cardiología. Profesor Emérito de la Universidad de Valencia. Investigador del Centro de Investigación Biomédica en Red sobre Enfermedades Cardiovasculares (CIBER CV) y del Instituto de Investigación Sanitaria del Hospital Clínico Universitario de Valencia (INCLIVA).
1.- Introducción.
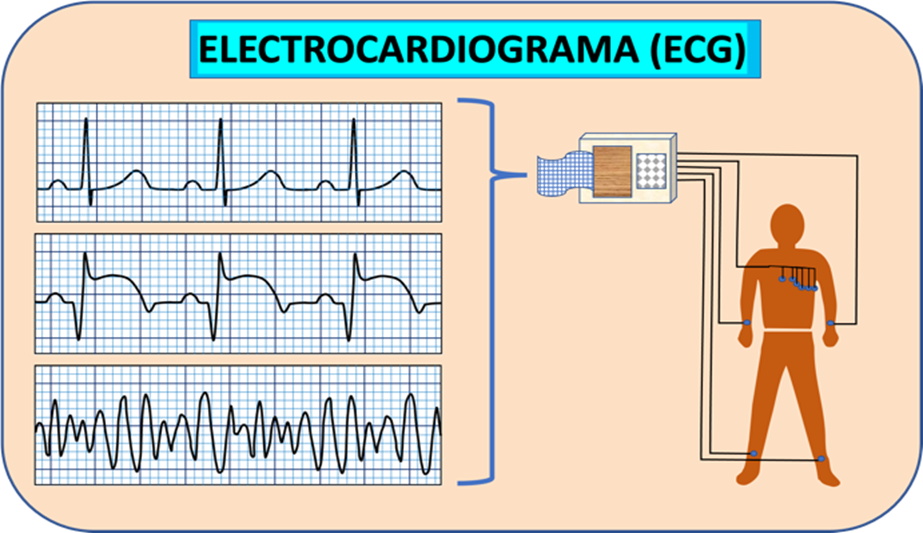
La investigación científica y la innovación son elementos imprescindibles para el desarrollo de la Medicina. Hacen posible avanzar en las técnicas diagnósticas, en los tratamientos y en las medidas preventivas que permiten detectar la presencia de enfermedades, actuar contra sus causas y su progresión, y disminuir el riesgo de padecerlas. Entre estos avances se encuentran los relacionados con el desarrollo de sistemas de registro de la actividad eléctrica generada por los organismos vivos. Hoy en día una de las técnicas diagnósticas más difundidas y utilizadas en Medicina es la electrocardiografía, que consiste en el registro de la actividad eléctrica cardíaca (Figura 1). El electrocardiograma estándar (ECG) y las diversas técnicas y dispositivos que se han originado en relación con la electrocardiografía son elementos clave en el diagnóstico de enfermedades como el infarto de miocardio o las arritmias cardíacas, así como en la aplicación de procedimientos terapéuticos como la ablación de vías de conducción anómalas, el implante de marcapasos artificiales, o la desfibrilación mediante choques eléctricos en la parada cardiorrespiratoria originada por la fibrilación ventricular.
2.- Aspectos históricos de la electrocardiografía.
Sus precedentes se pueden situar en los siglos XVIII y XIX, en los estudios y discusiones sobre la “electricidad animal” [por ejemplo, las aportaciones de Galvani (1737-1798) y Volta (1745-1827)] y en los esfuerzos por detectar y medir esa “electricidad”, tarea especialmente dificultosa al tratarse de corrientes de muy baja intensidad. A finales del siglo XIX, Waller (1860-1922) en Londres y un poco después Einthoven (1860-1927) en Leiden utilizaron el electrómetro capilar, desarrollado por Lippmann en 1872, para registrar la actividad eléctrica cardíaca. Einthoven fue más allá y durante los primeros años del siglo XX utilizó el galvanómetro de cuerda para amplificar las señales eléctricas cardíacas y registrarlas con mayor precisión. Aplicó la técnica a personas estudiadas en el laboratorio de la Universidad de Leiden y a pacientes del Hospital situado a más de un kilómetro mediante la transmisión de las señales a través de cables telefónicos. Otros investigadores, como Thomas Lewis en Inglaterra (1881-1945), contribuyeron a la amplia difusión y utilización de la electrocardiografía en la clínica.
El galvanómetro de cuerda utilizado por Einthoven incorporaba un filamento de cuarzo recubierto de plata situado en un campo electomagnético. Al pasar la corriente a través del filamento se generaban fuerzas magnéticas que interactuaban con las producidas por electroimanes potentes y provocaban variaciones en su posición. Estos movimientos daban lugar a oscilaciones en la dirección de un haz de luz dirigido a la superficie del filamento, reflejado por él y registrado fotográficamente sobre un soporte en movimiento (variaciones periódicas de la amplitud de la corriente registradas a lo largo del tiempo). Estas ondas constituyen los que hoy conocemos como electrocardiograma. El dispositivo completo ocupaba la planta baja de un edificio y para conectar la superficie del cuerpo a dicho dispositivo se utilizaban como electrodos cables conectados a cubos con una solución salina en los que se sumergían los brazos y una de las piernas de la persona estudiada. Los cables transmitían las variaciones del campo eléctrico originadas por la activación cardíaca desde la superficie del cuerpo, en contacto con la solución salina, hasta el sistema de amplificación y registro.
A partir de entonces la difusión, utilización y perfeccionamiento de los electrocardiógrafos creció ininterrumpidamente. Se fue reduciendo su tamaño, se incorporaron sistemas de amplificación y registro muy precisos, se simplificaron y añadieron electrodos configurando el electrocardiograma estándar (ECG) que consta de 12 derivaciones (Wilson 1890-1952, Goldberger 1913-1994) y se desarrollaron nuevas técnicas y aplicaciones relacionadas con el registro de la actividad eléctrica cardíaca que hoy, junto con el ECG estándar, hacen posible diagnosticar y tratar con precisión múltiples patologías.
3.- Aplicaciones actuales de la electrocardiografía.
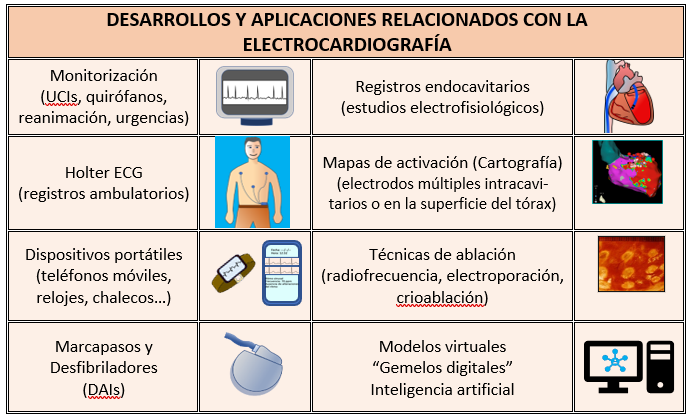
Las cardiopatías abarcan desde problemas relacionados con las válvulas del corazón, hasta los relacionados con la irrigación coronaria o con la función cardíaca tanto mecánica como eléctrica. En relación con la cardiopatía isquémica los síndromes coronarios agudos, cuya manifestación más característica es el infarto agudo de miocardio, se diagnostican considerando la sintomatología y las alteraciones del ECG. La activación del “código infarto”, dirigido a abrir la arteria coronaria cuya oclusión es responsable del infarto, depende en gran medida de la detección de signos electrocardiográficos concretos y definidos (elevación del segmento ST). Para el diagnóstico de la angina de pecho que ocurre durante el esfuerzo cuando existen estenosis severas de las coronarias, entre las técnicas disponibles se encuentran las ergometrías (pruebas de esfuerzo), en las que se objetiva la isquemia por la aparición de dolor anginoso y cambios electrocardiográficos característicos como la depresión del segmento ST. En las valvulopatías, en las cardiopatías congénitas y en la hipertensión arterial, las sobrecargas de presión y de volumen que originan hipertrofia y/o dilatación de las cavidades cardiacas dan lugar a modificaciones del ECG cuya detección complementa la información obtenida con técnicas de imagen como la ecocardiografía-Doppler. En la insuficiencia cardiaca, aunque no existen signos electrocardiográficos específicos de este síndrome, sus causas dan lugar a cambios detectables en el ECG (por ejemplo, signos de cardiopatía isquémica o de sobrecarga ventricular). En el ámbito de las arritmias cardiacas el registro electrocardiográfico durante las mismas es fundamental para su diagnóstico y clasificación. Así ocurre en taquiarritmias como la fibrilación auricular (la más frecuente), taquicardias supraventriculares paroxísticas, o bradiarritmias como las originadas por el bloqueo completo de la conducción aurículo-ventricular. Su diagnóstico preciso, necesario para aplicar los tratamientos correctos (por ejemplo: implante de marcapasos en los bloqueos completos), requiere la obtención de registros durante los episodios arrítmicos y éstos pueden ser transitorios y/o paroxísticos. Para objetivarlos se han desarrollado sistemas ambulatorios como los englobados bajo el nombre de Holter de ECGs, que reciben ese nombre del ingeniero que en 1949 comenzó a desarrollarlos. Por otra parte, las características basales del ECG permiten identificar o sospechar la presencia de enfermedades sistémicas, intoxicaciones, alteraciones electrolíticas o enfermedades hereditarias asociadas a muerte súbita (canalopatías y miocardiopatías).
Los avances tecnológicos hacen posible disponer de dispositivos cada vez más pequeños y portátiles, incluyendo los que se pueden implantar subcutáneamente. El desarrollo de aplicaciones incorporadas a teléfonos móviles, relojes de pulsera o prendas de vestir que reúnen la capacidad de registrar y transmitir señales eléctricas cardíacas está facilitando su uso (Tabla). Por otra parte, el análisis de la variabilidad de la frecuencia cardiaca proporciona información relacionada con la influencia de factores extrínsecos sobre el automatismo cardiaco (por ejemplo, la actividad del sistema nervioso autónomo) y aporta además indicadores pronósticos en diversas cardiopatías.
Las técnicas endocavitarias (estudios electrofisiológicos), la construcción de mapas de la activación cardíaca (cartografía eléctrica) y las técnicas de ablación transcatéter han permitido avanzar en el conocimiento de los mecanismos responsables de las arritmias y dirigir actuaciones terapéuticas hacia lugares concretos cuya modificación impide su desencadenamiento o perpetuación. La identificación y ubicación del lugar de origen y/o de los circuitos utilizados en los mapas de activación hace posible actuar certeramente sobre ellos para impedir nuevos episodios arrítmicos (Figura 2). Esto se consigue utilizando distintas fuentes de energía como las corrientes de radiofrecuencia (generando calor en los puntos de aplicación), pulsos eléctricos de alto voltaje (electroporación), o con sistemas de enfriamiento (crioablación).
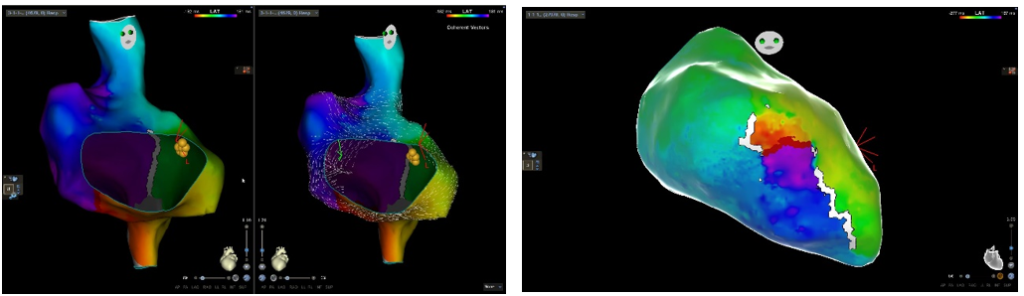
(Izquierda: Mapas de activación en un flutter auricular. Derecha: Mapa en una taquicardia ventricular)
La utilización conjunta de la información proporcionada por técnicas de imagen como la tomografía computarizada, la resonancia magnética o la ecocardiografía está permitiendo obtener una cartografía de la activación cardíaca más individualizada, que hace posible la aplicación de intervenciones (ablación transcatéter) más selectivas, por ejemplo, en la fibrilación auricular o en las taquicardias ventriculares.
Por otra parte, además de las técnicas cartográficas basadas en la utilización de electrodos endocavitarios se están desarrollado sistemas incruentos basados en la utilización de múltiples electrodos situados en la superficie del tórax que facilitan la reconstrucción de la activación local desde la superficie del cuerpo (el denominado problema inverso, en contraposición con el anterógrado o “hacia adelante” que se aplica para explicar cómo la activación local da lugar a las señales que se registran en la superficie).
Mediante técnicas de simulación se comienzan a desarrollar modelos virtuales, como los denominados “gemelos digitales”, que ayudan a predecir el riesgo de arritmias o las estrategias de tratamiento más adecuadas. Para ello se utiliza la información proporcionada por el ECG, los estudios electrofisiológicos, las técnicas de imagen y diversos biomarcadores tanto analíticos como relacionados con características de las señales registradas (áreas de bajo voltaje, de activación fragmentada, de frecuencias altas, etc.).
La aplicación de técnicas de inteligencia artificial al análisis de los registros de las señales eléctricas cardiacas (tanto las convencionales como las obtenidas con las técnicas anteriormente mencionadas u otras, como las basadas en la promediación de señales), está aportando información de interés en relación con el análisis automático del ECG o en la evaluación pronóstica. Por ejemplo, para predecir la necesidad de implantar un marcapasos en el futuro, el riesgo de desarrollar fibrilación auricular, o el riesgo de muerte por causas cardiovasculares.
Sin lugar a dudas, la investigación, el desarrollo y la utilización de técnicas y dispositivos en este ámbito continuará contribuyendo de manera efectiva a la lucha contra las enfermedades y la consiguiente mejora de la calidad de vida y el bienestar de la población. Siguen vigentes las palabras pronunciadas en la ceremonia de concesión del premio Nobel a Willem Einthoven “un nuevo capítulo se ha abierto en el aprendizaje de las enfermedades del corazón, no por la obra de una sola persona, sino por el trabajo conjunto de muchas personas de talento, quienes respaldados por el mundo y sin tener en cuenta fronteras políticas, hicieron converger sus esfuerzos para un propósito común: aumentar nuestro conocimiento de la enfermedad, para el alivio de la humanidad que sufre”.
Bibliografía:
– De Coster T, et al. Europace. 2024 Dec 26;27(1):euae300. doi: 10.1093/europace/ euae300. PMID: 39716965.
– Schuijt E, et al. Europace. 2024 Dec 26;27(1):euae304. doi: 10.1093/europace/euae304. PMID: 39729032.
-López Merino, V. Introducción. En: Electrocardio-grafía en la práctica clínica (2008). Publicaciones Universitat de Valencia. Pags:13-27 .
– Schots BBS, et al. Eur J Clin Invest. 2025 Apr;55 Suppl 1(Suppl 1):e70002. doi: 10.1111/eci.70002. PMID: 40191935
 Newsletter
Newsletter Contacto
Contacto