
Francisco Javier Chorro Gascó.
Catedrático de Medicina. Especialista en Cardiología. Profesor Emérito de la Universidad de Valencia. Investigador del Centro de Investigación Biomédica en Red sobre Enfermedades Cardiovasculares (CIBER CV) y del Instituto de Investigación Sanitaria del Hospital Clínico Universitario de Valencia (INCLIVA).
1.- La insuficiencia cardiaca.
La insuficiencia cardiaca (IC) es un síndrome clínico que se caracteriza por la presencia de sensación de falta de aire, fatiga con intolerancia a los esfuerzos y edemas. Las causas son diversas, aunque las más frecuentes son la cardiopatía isquémica y la hipertensión arterial. También puede deberse a alteraciones de las válvulas, a enfermedades que afectan al músculo cardiaco, a arritmias, infecciones, sustancias tóxicas (por ej. el alcohol), alteraciones metabólicas y nutricionales (como la diabetes y la obesidad) o a cardiopatías congénitas, entre otras causas que además pueden actuar conjuntamente. En las mujeres se asocia más frecuentemente con la hipertensión arterial y la diabetes mellitus y en los hombres con la cardiopatía isquémica.
En España la incidencia en la población adulta, es decir los casos nuevos que aparecen en un periodo de tiempo determinado, es de alrededor de 3 por 1000 personas/año y la prevalencia, es decir la proporción de la población que padece la enfermedad, está comprendida entre el 1,5% y el 2%. Ésta aumenta con la edad y se ha incrementado progresivamente en las últimas décadas debido a la mayor longevidad de la población, a la mayor supervivencia tras los episodios agudos y a la persistencia o el aumento de determinados factores de riesgo como la hipertensión arterial, la obesidad, la diabetes, las dislipemias o el tabaquismo, entre otros.
La mortalidad y la morbilidad son elevadas. En los datos del Instituto Nacional de Estadística (INE) sobre defunciones (primer semestre de 2023) la insuficiencia cardiaca es la quinta causa de muerte en España, por detrás de la cardiopatía isquémica, las enfermedades cerebrovasculares, el cáncer de pulmón y la demencia. La calidad de vida de las personas con IC se ve afectada por las limitaciones que impone la enfermedad a las actividades cotidianas y la necesidad de hospitalizaciones repetidas. Las consecuencias socioeconómicas son elevadas y crecientes (en estimaciones efectuadas en países de nuestro entorno se ha calculado que alrededor del 2% de los costes de la asistencia sanitaria corresponden a la insuficiencia cardiaca).
Son destacables los avances que se han producido en las últimas décadas, que han permitido mejorar la supervivencia y la calidad de vida de estos pacientes, aunque queda mucho camino por recorrer. Se requiere un abordaje multidisciplinar y coordinado, una implementación eficaz de las medidas terapéuticas y preventivas ya disponibles y el desarrollo de programas de investigación para innovar y mejorar el diagnóstico, el tratamiento y la prevención de las diversas causas que conducen a la aparición de este síndrome. Es necesario alcanzar una adecuada adherencia a los tratamientos, que éstos sean asequibles y que se adapten a las características individuales de las personas que padecen la enfermedad. Se precisa más información sobre el impacto de las diferencias socioeconómicas, los determinantes ambientales y genéticos y la influencia de factores como el sexo, la edad, la fragilidad o las comorbilidades, entre ellas la insuficiencia renal.
2.- El presente: Tratamientos disponibles.
2.1.- Fármacos.
La IC puede presentarse tanto en pacientes cuya función cardíaca está deprimida como en pacientes con función preservada. Con respecto a los primeros, están establecidos los beneficios del tratamiento basado en los cuatro grupos de fármacos recomendados por las sociedades científicas, que se resumen en la Tabla 1. Contrarrestan las respuestas neurohumorales inadecuadas, reducen el volumen circulante, disminuyen el trabajo cardiaco, promueven la diuresis y la eliminación de sodio y mejoran el metabolismo cardiaco, la función endotelial, el estrés oxidativo y la inflamación, que se encuentran alterados o están presentes en la insuficiencia cardiaca.
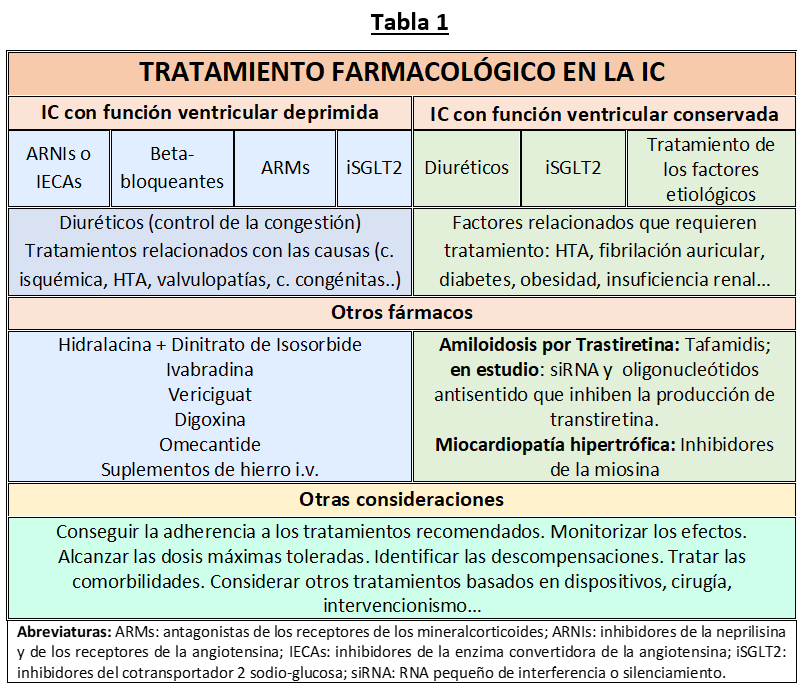
Además, se dispone de fármacos que, según las características y situación clínica en la que se encuentran los pacientes, también mejoran el estado clínico. Los diuréticos contribuyen a controlar el estado congestivo secundario a la retención de sodio y agua por el riñón. Otros, como la ivabradina reduce la frecuencia cardiaca si ésta es excesiva a pesar del tratamiento con los betabloqueantes. Los moduladores de la guanilato ciclasa soluble y de la producción de GMP cíclico, como el vericiguat, tienen acciones vasodilatadoras y mejoran la relajación cardiaca y la distensibilidad. Los activadores selectivos de la miosina cardiaca como el omecantide se han comenzado a utilizar recientemente. Los agonistas del péptido 1 similar al glucagón (GLP-1) como el semaglutide contribuyen a controlar la diabetes y la obesidad, que son causas de insuficiencia cardiaca.
En los pacientes con función cardiaca preservada las recomendaciones abarcan el tratamiento de las causas asociadas (entre ellas, la hipertensión arterial, arritmias como la fibrilación auricular, trastornos metabólicos como la diabetes mellitus, amiloidosis, etc…), así como la utilización de fármacos concretos como los inhibidores del cotransportador sodio-glucosa 2, que disminuyen la mortalidad y mejoran la calidad de vida. En las miocardiopatías hipertróficas los inhibidores de la miosina como el mavacamten y el aficamten también se han comenzado a utilizar muy recientemente y en la amiloidosis cardiaca por transtiretina, cuyo diagnóstico ha mejorado con la disponibilidad de la resonancia magnética cardiaca y de la escintigrafía ósea, el tafamidis disminuye el depósito de sustancia amiloide en el corazón, reduce la mortalidad y mejora la calidad de vida. Están siendo investigados en la actualidad los efectos de otros fármacos que también inhiben la producción de la transtiretina y los depósitos de sustancia amiloide en estos pacientes (RNAs de interferencia o de silenciamiento y oligonucleótidos antisentido).
2.2.- Dispositivos de estimulación cardiaca.
En pacientes sintomáticos con fracción de eyección ventricular izquierda reducida, bloqueo de rama izquierda y disincronía en la contracción ventricular, la resincronización cardiaca mediante marcapasos específicos tiene acciones positivas sobre el volumen de eyección ventricular, disminuye la insuficiencia mitral, y mejora la calidad de vida, la tolerancia al ejercicio y la supervivencia. Los desfibriladores implantables han reducido el riesgo de muerte súbita en los pacientes con insuficiencia cardiaca y alta probabilidad de arritmias ventriculares. Se necesita más información sobre los dispositivos diseñados para modular la contractilidad cardiaca mediante estimulación eléctrica durante el periodo refractario ventricular. También es objeto de investigación la utilización de dispositivos de neuromodulación.
2.3.- Intervencionismo estructural, cirugía y dispositivos de apoyo circulatorio.
El intervencionismo, además de aportar procedimientos terapéuticos en relación con causas de insuficiencia cardiaca (angioplastia coronaria, TAVIs, valvuloplastias, cierre percutáneo de comunicaciones interauriculares), también está proporcionando otras opciones como la utilización de dispositivos transcatéter para mejorar la insuficiencia mitral, o para reducir la presión capilar pulmonar mediante la creación de un cortocircuito interauricular, ambas en fase de evaluación de resultados.
La cirugía cardiaca proporciona procedimientos dirigidos al tratamiento etiológico de la insuficiencia cardiaca, como la reparación o sustitución de las válvulas cardiacas, la revascularización coronaria con técnicas de “by-pass” o la corrección de cardiopatías congénitas. Además aporta el trasplante cardiaco y el implante de dispositivos de apoyo circulatorio. El trasplante cardiaco, atendiendo a sus indicaciones, ofrece muy buenos resultados, aunque presenta la limitación de la disponibilidad de donantes. Los dispositivos implantables de apoyo circulatorio han mejorado sus resultados con la introducción de sistemas de flujo contínuo y bombas centrífugas, uniéndose a las opciones disponibles en estas situaciones. El papel de nuevos dispositivos mecánicos, así como el de los xenotrasplantes es objeto de investigación y análisis en la actualidad.
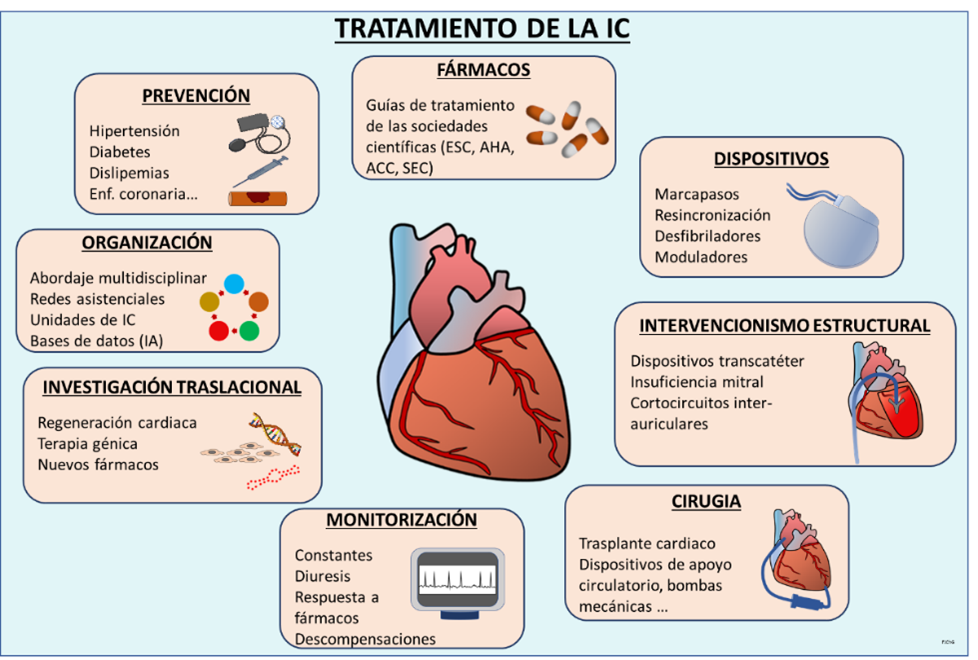
En resumen, el abordaje terapéutico de la insuficiencia cardiaca se basa en la utilización de los grupos de fármacos cuyos efectos están ampliamente estudiados, así como en otros procedimientos que abarcan los dispositivos implantables de estimulación cardiaca, el intervencionismo estructural o la cirugía. Es importante la prevención y la monitorización de los resultados, especialmente al inicio del tratamiento, así como el seguimiento y la organización adecuada de la asistencia. La identificación de episodios de descompensación incipientes evita hospitalizaciones. Se están investigando las acciones de nuevos fármacos, nuevas técnicas de modificación genética y nuevos procedimientos regenerativos, cuya eficacia, seguridad y aplicabilidad, entre otros factores, determinarán su traslación a la clínica.
Bibliografia:
.- Nuñez J, Chorro FJ, Bodí V, Sanchis J. Insuficiencia Cardiaca. Publicaciones Universitat de València 2020 .- McDonagh TA, et al. Eur Heart J 2023; 44:3627-3639 .- Devadoss R et al. J Cardiovasc Dev Dis 2024; 11:15 .- Sapna F et al. Cureus 2023, 15(10): e46486 .- Palau P et al. J Am Coll Cardiol 2021; 78:2042-2056 .- Marcos-Garcés V et al. Front Cardiovasc Med 2023; 10:991307 .- Marcos-Garcés V et al. J Magn Reson Imaging 2023; 58:1507-1518 .- Núñez J et al. ESC Heart Fail 2023; 10:264-273 .- Chowdhury MA et al. Front Physiol 2024;14:1344885 .- Kishino Y et al. J Card Fail 2023; 29:503-513 .-Ortega M et al. Int J Mol Sci 2023;24:15698 .- Rios-Navarro C et al. Rev Esp Cardiol 2021; 74:131-139 .- Hueso L et al. Sci Rep 2017;7:9962.
 Newsletter
Newsletter Contacto
Contacto



